術前影像與診斷:如何規劃替代性牙根治療
在替代性牙根治療(植牙)前,完整的術前影像與診斷是成功的關鍵。透過多種影像檢查、臨床評估與軟硬組織分析,臨床醫師能夠評估骨量、鄰牙狀況、咬合關係與周圍組織健康,進而制定包含骨移植、植體位置、連接柱與臨時或永久修復的整體治療計畫,降低併發症並提升 osseointegration 與 healing 成功率。
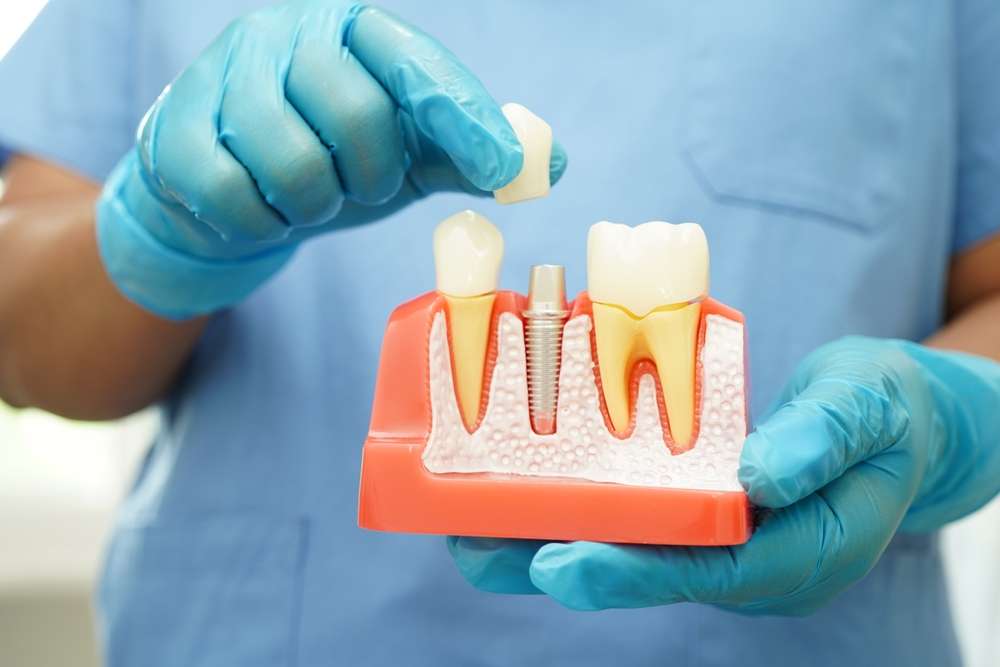
本文僅供資訊參考,不應視為醫療建議。請諮詢合格的醫療專業人員以獲得個人化的指導與治療。
為何術前診斷與影像學對 dentistry 重要?
術前診斷與影像學能提供超越肉眼的骨骼、牙根與軟組織資訊,對 dentistry 的治療規劃至關重要。傳統牙科檢查搭配牙周評估與口腔攝影,可初步判斷缺牙區的條件;進一步以錐狀束電腦斷層(CBCT)或牙科全口 X 光描繪三維骨量、神經走向與鼻竇位置,避免在 surgery 中傷及重要解剖結構,並協助決定是否需要 bonegraft 或改變植體尺寸與角度。
哪些 diagnostics 檢查是必要的?
完整的 diagnostics 通常包含病史、臨床檢查、模型咬合分析、數位影像(包含 CBCT 與口內掃描)與軟組織評估。這些資料幫助預測 prosthodontics 修復的空間需求、abutment 的位置以及 prosthetics 的設計方向。常見的流程還會評估患者的系統性健康、吸菸習慣與口腔衛生(oralcare)狀況,因為這些因素會影響 healing 與 osseointegration 的成功率。
骨量評估與 bonegraft 的考量
當骨量不足時,需評估是否進行 bonegraft。影像可判定骨寬、骨高與骨質密度,並據此選擇合適的移植材料與技術(自體、異體或合成材料)。bonegraft 計畫需與 prosthodontics 修復目標整合,避免移植後空間不夠或形態不適合未來 restoration。術前討論 healing 時間與可能延長的治療期,也能讓患者對整體流程有合理預期。
手術計畫:surgery、麻醉與 abutment 選擇
手術計畫不僅決定植體位置,也包含麻醉(anesthesia)方式、切口設計、骨床預備與選擇 abutment 類型(即連接柱)。局部或鎮靜麻醉的選擇取決於患者焦慮程度、手術複雜性與微創需求。事先以影像模擬手術導板可提高植體植入精準度,並幫助預測 prosthetics 的最終位置,減少二次手術或不良咬合風險。
osseointegration 與 healing 的時間表
osseointegration 是植體與骨組織整合的過程,受骨質、手術技巧、患者健康與口腔衛生影響。術後 healing 期間應依個案安排復診與影像追蹤,通常從幾週到數月不等。良好的 oralcare、適當的載重時機與避免過早咬合力道,都有助於穩定 osseointegration。診斷階段預估 healing 與負重計畫,可協助 prosthodontics 部分同步安排臨時或最終修復時間點。
修復與 prosthodontics、prosthetics 的整合
最終的 restoration 需與早期診斷與手術規劃緊密配合。prosthodontics 的設計要考量咬合力學、鄰牙美觀與患者生活習慣,並選擇適合的 prosthetics(全瓷冠、金屬陶瓷或螺栓式等)。abutment 型式與高度會影響牙齦邊緣的呈現與清潔維護性,因此在 diagnostics 階段就要與修復醫師討論。整合良好的計畫能降低修復失敗、減少軟組織問題並提升長期預後。
結論:術前的影像與診斷是替代性牙根治療成功的基礎。從全面的 diagnostics、精準的影像評估到完整的骨量與修復規劃,皆需跨專業溝通與細緻執行。透過系統性評估與預先模擬,可以降低併發症、優化 osseointegration 與縮短整體治療時間,最終達到穩定且符合功能與美學期待的 restoration。




